Расстройства пищеварения — диспепсия у детей, возникают из-за нарушения работы органов желудочно-кишечного тракта. Острота симптомов, выраженность патологии и методы лечения зависят от возраста ребенка, соблюдения режима питания и влияния сопутствующих заболеваний. Лечить диспепсию рекомендуется под наблюдением гастроэнтеролога.
Причины диспепсии у детей
Диспепсические расстройства и характер протекания заболевания отличаются у грудничков и детей старшего возраста.
Основными провоцирующими факторами выступают количество и качество принимаемой пищи. Диспепсия у новорожденных детей возникает, если присутствуют такие ситуации:
- недостаточное либо избыточное кормление;
- нарушение кормящей матерью диетических норм;
- переход к искусственному вскармливанию;
- применение новых питательных смесей;
- введение в рацион различных продуктов, не соответствующих возрасту;
- однообразное питание, недостаточность поступления питательных веществ;
- индивидуальные особенности организма из-за незрелости органов пищеварения, недоношенности;
- значительный перегрев;
- генетическая предрасположенность к недостаточной выработке ферментов.

У детей старшего возраста проблемы в усвоении и переваривании пищи возникают из-за воздействия следующих факторов:
- употребление тяжелых для организма продуктов;
- превышение необходимого количества пищи, переедание;
- отравление некачественными продуктами;
- чрезмерная выработка в желудке соляной кислоты;
- длительное психоэмоциональное напряжение, нервная возбудимость;
- колебания гормонального фона.
Острая диспепсия может развиваться у ребенка на фоне общих заболеваний и таких состояний, как:
- инфекционные и аллергические проявления;
- пониженный гемоглобин;
- наличие паразитов;
- расстройства центральной нервной системы;
- авитаминоз;
- применение лекарственных препаратов.
Классификация патологии
В зависимости от причин, вызывающих нарушение пищеварения у детей, диспепсия делится на следующие виды — функциональную и органическую. Органическая — проявляется на фоне заболеваний желудочно-кишечного тракта. Функциональная диспепсия у детей не связана с болезнью и является ответом организма на погрешности в режиме питания и последствия его нарушения. Различия в течении заболевания состоят во влиянии конкретного вида продукта и зависят от своевременности лечения. Желудочная диспепсия различается по следующим признакам:
- Бродильная. Вызвана употреблением углеводов и дальнейшим брожением пищи.
- Гнилостная. Провоцируется перенасыщением белками и развитием гнилостных микробов.
- Жировая. Формируется из-за обилия жирной пищи.
- Токсическая. Возникает из-за некорректного лечения диспепсии, осложнения острых кишечных инфекций.
- Парентеральная. Провокаторами выступают вирусная или микробная инфекция.
Симптомы патологии
У грудничков возможно развитие диспепсии через несколько дней после рождения. Нарушения пищеварения, вызванные адаптацией организма младенца к условиям самостоятельной жизни, слабо выражены, не требуют лечения и проходят самостоятельно. Симптомы диспепсических расстройств зависят от причин патологии и сопутствующих заболеваний организма. Основные проявления:

- быстрое насыщение;
- снижение и полное отсутствие аппетита;
- отрыжка;
- тошнота, рвота;
- вздутие живота, повышенное газообразование, метеоризм;
- уменьшение веса;
- нарушения сна, беспокойство;
- болевые ощущения в области живота, колики;
- расстройство стула.
Осложнения диспепсических расстройств
На фоне диспепсии у детей одного года и старше могут развиваться различные состояния, выраженность которых зависит от своевременности лечения, общего состояния здоровья и сопутствующих заболеваний. Основные осложнения:
- полный отказ от пищи;
- постоянная тошнота, рвота;
- диарея, частый и жидкий стул;
- значительное обезвоживание организма;
- сильные болевые приступы;
- сильное похудение, снижение веса тела;
- повышение температурных показателей, лихорадка;
- судорожные припадки;
- снижение рефлексов;
- спутанность сознания, кома.
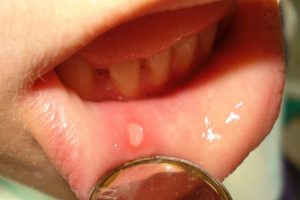
Осложнения со стороны различных органов и систем:
- стоматит;
- опрелости;
- аллергические реакции;
- пиелонефрит;
- воспаление легких;
- отит;
- рахит;
- менингит;
- дистрофия.
Методы диагностики
Для определения возбудителя заболевания и назначения эффективного лечения проводится комплексная диагностика. Необходимо обратиться за консультацией к профильному специалисту — гастроэнтерологу. Основные диагностические меры:
- Общие анализы (кровь, моча).
- УЗИ. Диагностика органов брюшной полости.
- Биохимический анализ крови. Определяет состояние внутренних органов, обмена веществ, воспалительных изменений.
Дополнительные обследования:
- Копрограмма. Анализ кала на возбудителей болезней.
- Эзофагогастродуоденоскопия. Обследование слизистой оболочки органов желудочно-кишечного тракта.
- Гастрография. Рентген желудка.
- Внутрижелудочная рН-метрия. Определение кислотности желудочного сока.
- Манометрия. Глотательная способность.
- КТ. Определение проходимости и целостности органов.
- МРТ. Подробная диагностика внутренних процессов.
Лечение пищеварительных нарушений

Основная терапия направлена на устранение провоцирующих факторов и предупреждение осложнений. Простая диспепсия проходит при условии:
- Увеличения количества потребляемой жидкости (питьевая, минеральная вода, некрепкий чай, кисель, рисовый отвар.
- Исключения тяжелых продуктов для пищеварения и переедания. В зависимости от самочувствия временно отказываются от кормления. Бродильная, жировая и гнилостная диспепсия лечится длительным устранением продуктов, вызывающих патологию.
- Соблюдения соответствующих возрасту норм диетического детского питания.
- Надевания свободной одежды, особенно на младенцев, чтобы исключить сдавливание внутренних органов.
Лечение диспепсии у детей проводится препаратами. Педиатрия использует следующие лекарственные средства:
- Ферменты. Облегчают процесс переваривания, улучшают усвоение пищи.
- Сорбенты. Выводят из организма продукты гниения и разложения.
- Прокинетики. Восстанавливают моторику, устраняют симптоматику нарушений проходимости пищи.
- Спазмолитики. Устраняют спазмы и болевые ощущения.
- Пробиотики. Восстанавливают микрофлору желудка. Принимают и для профилактики нарушений.

Несварение желудка лечится в стационаре, особенно у детей раннего возраста (до года, но чаще до 2-х). Применяются следующие лекарства:
- Гидратационные. Восполняют потерю организмом жидкости.
- Антибиотики. Подавляют болезнетворные микроорганизмы.
- Жаропонижающие. Нормализуют температуру.
- Сердечно-сосудистые. Восстанавливают сердечный ритм.
- Противосудорожные. Устраняют судорожные проявления.
Профилактика
Эффективное предупреждение нарушений пищеварения заключается в выполнении следующих правил: соблюдение режима питания соответственно детскому возрасту, исключение вредных и некачественных продуктов, выполнение гигиенических норм, ведение матерью и ребенком здорового образа жизни.




 (7 оценок, среднее: 3,86 из 5)
(7 оценок, среднее: 3,86 из 5)